高齢期の低栄養改善:課題と実践的方策
公開月:2024年10月
成田 美紀(なりた みき)
東京通信大学人間福祉学部准教授
はじめに
低栄養は、身体が必要とするエネルギーや栄養素が十分に摂取されないことで、健康や身体機能が損なわれる状態を指す。特に高齢者では、加齢による身体機能の低下や、食事摂取量の減少などが原因で低栄養状態に陥りやすくなる。低栄養の診断には、複数の指標が用いられ、これらを総合的に評価することが求められる。
低栄養が高齢者に与える影響として、転倒・骨折リスクの増加、免疫力の低下、慢性疾患の進行の助長と疾病リスクの増加など負の健康アウトカムへの影響に加え、機能面の影響として身体機能の低下や認知機能の低下、心理的・経済的影響など生活の質の低下につながるリスクも高くなることが懸念される。したがって、健康長寿の観点から高齢者の低栄養改善は重要視されている。
本稿は、高齢者の低栄養の現状と課題について記載し、課題解決のための方策を提示する。
高齢者の低栄養:現状と課題
低栄養とは、身体が必要とするエネルギーや栄養素が不足し、健康や機能が損なわれる状態を指す。高齢者における低栄養の診断基準として、食事摂取不足、食欲不振、筋肉の消耗、体重減少などの指標が存在し1)、Malnutrition Screening Tool(MST)2)、Mini-Nutritional Assessment Short Form(MNA®-SF)3)、Malnutrition Universal Screening Tool(MUST)4)などのスクリーニングツールは、高齢者の低栄養リスクを特定することができる。ただし、国際的な低栄養の診断基準は定まっていなかったため、2016年に70以上の国内科学団体を代表する欧州、アメリカ、アジア、南米の臨床栄養学会は、世界規模ですべての臨床現場で使用できるGlobal Leadership Initiative on Malnutrition criteria(GLIM基準)を、新しい成人の低栄養診断基準として提唱した(図1)5)。日本栄養治療学会(JSPEN)のホームページにGLIM基準の概略が掲載されている6)。GLIM基準は、従来の食物摂取不足による低栄養に加え、医療施設における疾患関連性低栄養についても考慮される。
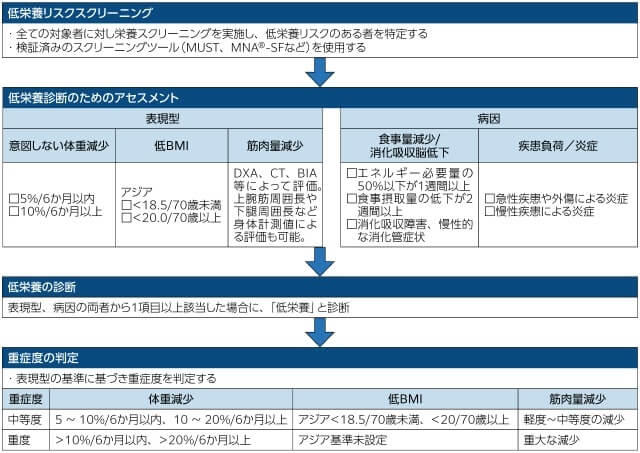
(出典:Cederholm T, et al. Clin Nutr.20195)をもとに筆者作成)
日本の高齢者の低栄養の現状として、MNA®-SFによる低栄養のスクリーニング結果によると、在宅療養高齢者の約20%が低栄養状態、50%以上が低栄養のリスクを抱えている7)。令和元年度国民健康・栄養調査の結果によると、健康日本21(第二次)より設定された低栄養傾向(BMI20kg/m2以下)である65歳以上の高齢者の割合は、男性で12.4%、女性で20.7%、85歳以上では、男性で17.2%、女性で27.9%であり、年代が高くなるにつれて低栄養傾向者が多くなる(図2)8)。
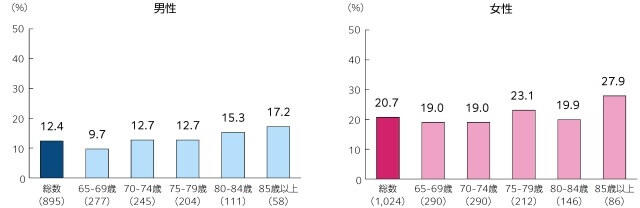
(出典:
低栄養は高齢者の罹患率、死亡率、および生活の質の低下に大きく寄与するため、早期発見と介入が重要とされる9),10)。定期的な栄養評価は、入院、介護施設、外来診療所など、様々な医療の接点で実施する必要がある11)。高齢者の低栄養に対処するには、身体的および心理的要因に加え、慢性疾患などの根本的な原因を考慮した包括的なアプローチが必要である9)。
高齢者の低栄養の課題解決に向けた方策
高齢者の低栄養の病因は複雑で多因子的であり、老化の過程によって促進される可能性が高い12)。在宅高齢者の適切な栄養摂取を阻む障壁として、悪い食習慣、食事管理に関する知識の欠如、口腔衛生の低下などが挙げられる13)。歯の喪失は、特に社会経済的地位の低い人々において、栄養摂取量の減少と関連している14)。良好な食習慣や食事管理に関する知識を獲得するためには、食事・栄養情報にアクセスし活用するスキルとして栄養リテラシーが重要であるが、男性であること、教育水準が低いこと、経済的地位が低いことが日本人高齢者の栄養リテラシーが低いことと関連している15)。
高齢者の低栄養の予防戦略として、フレイルやサルコペニアを予防するために、たんぱく質の十分な摂取や食品摂取の多様性の向上を伴うバランスの取れた食事を維持することに重点が置かれている16)。高齢者が低栄養となる潜在的な原因は多岐にわたるため、効果的な栄養管理には、個人の状況に合わせた栄養アドバイス、質の高い食事サービス、社会的支援が必要である13),17)。
介護や医療の現場において、ケアマネジャーや医療・福祉関連従事者は、介護を必要とする高齢者の身体的および精神的機能にとって栄養状態が重要であることを認識しているが、栄養を正確に評価し管理することが課題となっている18),19)。高齢患者の低栄養の管理には、様々な職種が関与する多面的なアプローチが推奨されている20)。
研究と実践の連携
日本人高齢者の栄養状態を改善するための介入を検討した実践的知見をいくつか紹介する。2006年から開始した介護予防事業において、地域在宅高齢者に向けた運動、栄養教育、社会参加を組み合わせた包括的なプログラムは、たんぱく質を豊富に含む食品の摂取量の増加や食品摂取の多様性の改善など、食習慣によい影響があることが示されてきた21),22),23)。また、口腔機能訓練と組み合わせた栄養介入において、血清アルブミン値および全体的な栄養状態の改善が実証された24)。ただし、介護予防二次予防事業に関するシステマティックレビューでは、虚弱性や日常生活活動の様々な側面に対処する、より多様な介入プログラムの必要性が強調された25)。運動プログラムは、栄養補給と組み合わせた場合、筋肉量の増加26)、体脂肪量の減少や歩行速度など27)、身体機能指標の改善に効果があることが報告されている。地域ベースの介入も、高齢者の食生活の改善を促進し28),29)、自己評価による健康度の向上に効果的である28)。
高齢患者の栄養介入において、たんぱく質補給は、特にレジスタンストレーニングと組み合わせた場合、筋肉量と筋力の改善に有望であり、ロイシン補給はサルコペニアを患う高齢者の筋肉量に大きな効果があることが実証されている30)。高齢者のリハビリテーションの現場では、運動の有無にかかわらず、たんぱく質を含む経口栄養補助食品が、ほとんどの研究でたんぱく質摂取量と機能的転帰を改善することが報告されている31)。生活機能向上を目的としてリハビリテーションと栄養管理を同時進行させるリハビリテーション栄養管理は、高齢者のフレイル、低栄養、サルコペニアの改善に役立つことが期待される32),33)。透析患者の低栄養状態の改善については、最近の研究では塩分摂取制限を緩め、たんぱく質摂取量を増やすことが示唆されている34)。
まとめと今後の展望
地域で暮らす高齢者、介護が必要な高齢者、治療を必要とする高齢者では、生活の仕方が個々で異なり、かつ多様な健康課題を抱えている。高齢者の低栄養改善には、個人の食生活改善だけでなく、社会的な支援体制の構築が必要である。対象の属性や環境に応じ、どの方法が適切で効果が高いかを検証するために、今後もエビデンスに基づいた具体的な介入策の開発と評価が求められるであろう。
文献
- Cederholm T, Bosaeus I, Barazzoni R, et al.: Diagnostic criteria for malnutrition - An ESPEN Consensus Statement. Clin Nutr. 2015; 34(3): 335-340.
- Ferguson M, Capra S, Bauer J, Banks M.: Development of a valid and reliable malnutrition screening tool for adult acute hospital patients. Nutrition. 1999; 15(6): 458-464.
- Kaiser MJ, Bauer JM, Ramsch C, et al.: Validation of the Mini Nutritional Assessment short-form (MNA-SF): a practical tool for identification of nutritional status. J Nutr Health Aging. 2009; 13(9): 782-788.
- (2024年9月20日閲覧)
- Cederholm T, Jensen GL, Correia MITD, et al.: GLIM criteria for the diagnosis of malnutrition - A consensus report from the global clinical nutrition community. Clin Nutr. 2019; 38(1): 1-9.
- (2024年9月20日閲覧)
- 榎裕美,杉山みち子,井澤幸子,他:在宅療養要介護高齢者における栄養障害の要因分析 the KANAGAWA-AICHI Disabled Elderly Cohort(KAIDEC)Studyより.日本老年医学会雑誌 2014; 51(6): 547-553.
- (2024年9月20日閲覧)
- Chen CC, Schilling LS, Lyder CH.: A concept analysis of malnutrition in the elderly. J Adv Nurs. 2001; 36(1): 131-142.
- Harris D, Haboubi N.: Malnutrition screening in the elderly population. J R Soc Med. 2005; 98(9): 411-414.
- Agarwal E, Miller M, Yaxley A, Isenring E.: Malnutrition in the elderly: a narrative review. Maturitas. 2013; 76(4): 296-302.
- Norman K, Haß U, Pirlich M.: Malnutrition in Older Adults-Recent Advances and Remaining Challenges. Nutrients. 2021; 13(8): 2764.
- Hirakawa Y, Kimata T, Uemura K.: Current Challenges in Home Nutrition Services for Frail Older Adults in Japan-A Qualitative Research Study from the Point of View of Care Managers. Healthcare(Basel). 2013; 1(1): 53-63.
- Kosaka T, Kida M.: Tooth loss leads to reduced nutrient intake in middle-aged and older Japanese individuals. Environ Health Prev Med. 2019; 24(1): 15.
- Aihara Y, Minai J.: Barriers and catalysts of nutrition literacy among elderly Japanese people. Health Promot Int. 2011; 26(4): 421-431.
- 本川佳子:フレイル・サルコペニアを予防する高齢者の食と栄養.日本老年医学会雑誌 2021; 58(4): 550-555.
- 渡邉健太郎:高齢者の食事管理.日大医学雑誌 2019; 78(4): 215-221.
- Fujio Y, Enomoto Y, Ogawa N, et al.: Structure of Care Managers'Approaches to and Awareness of "Nutritional Improvement" for Care-dependent Older People. Asian Journal of Human Services. 2020; 18: 1-17.
- Fujio Y, Enomoto Y, Ogawa N, et al.: Structure of Nutrition Improvement Approaches for Care-dependent Older People and Related Challenges in Community-based Integrated Care. Asian Journal of Human Services. 2021; 20: 1-18.
- Volkert D, Beck AM, Cederholm T, et al.: Management of Malnutrition in Older Patients-Current Approaches, Evidence and Open Questions. J Clin Med. 2019; 8(7): 974.
- 渡辺修一郎,熊谷修,柴田博:地域高齢者の栄養改善の介入試験.日本老年医学会雑誌 2010; 47(5): 422-425.
- 深作貴子,奥野純子,戸村成男,他:特定高齢者に対する運動及び栄養指導の包括的支援による介護予防効果の検証.日本公衆衛生雑誌 2011; 58(6): 420-432.
- 川畑輝子,武見ゆかり,村山洋史,他:地域在住高齢者に対する虚弱予防教室による虚弱および食習慣の改善効果.日本公衆衛生雑誌 2015; 62(4): 169-181.
- Kikutani T, Enomoto R, Tamura F, et al.: Effects of oral functional training for nutritional improvement in Japanese older people requiring long-term care. Gerodontology. 2006; 23(2): 93-98.
- 鵜川重和,玉腰暁子,坂元あい:介護予防の二次予防事業対象者への介入プログラムに関する文献レビュー.日本公衆衛生雑誌 2015; 62(1): 3-19.
- Seino S, Sumi K, Narita M, et al.: Effects of Low-Dose Dairy Protein Plus Micronutrient Supplementation during Resistance Exercise on Muscle Mass and Physical Performance in Older Adults: A Randomized, Controlled Trial. J Nutr Health Aging. 2018; 22(1): 59-67.
- Kim H, Kim M, Kojima N, et al.: Exercise and Nutritional Supplementation on Community-Dwelling Elderly Japanese Women With Sarcopenic Obesity: A Randomized Controlled Trial. J Am Med Dir Assoc. 2016; 17(11): 1011-1019.
- Kimura M, Moriyasu A, Kumagai S, et al.: Community-based intervention to improve dietary habits and promote physical activity among older adults: a cluster randomized trial. BMC Geriatr. 2013; 13: 8.
- 秦俊貴,清野諭,遠峰結衣,他:食品摂取の多様性向上を目的とした10食品群の摂取チェック表『食べポチェック表』の効果に関する検討.日本公衆衛生雑誌 2021; 68(7): 477-492.
- Gielen E, Beckwée D, Delaere A, et al.: Nutritional interventions to improve muscle mass, muscle strength, and physical performance in older people: an umbrella review of systematic reviews and meta-analyses. Nutr Rev. 2021; 79(2): 121-147.
- van Wijngaarden JP, Wojzischke J, van den Berg C, et al.: Effects of Nutritional Interventions on Nutritional and Functional Outcomes in Geriatric Rehabilitation Patients: A Systematic Review and Meta-Analysis. J Am Med Dir Assoc. 2020; 21(9): 1207-1215.e9.
- 西岡心大:低栄養とリハビリテーション栄養管理の考え方-特にエネルギー必要量に関して-.日本静脈経腸栄養学会雑誌 2016; 31(4): 944-948.
- Kokura Y, Momosaki R.: Rehabilitation Nutrition in Older People. Nutrients. 2023; 15(8): 1893.
- Kanno Y, Kanda E, Kato A.: Methods and Nutritional Interventions to Improve the Nutritional Status of Dialysis Patients in JAPAN-A Narrative Review. Nutrients. 2021; 13(5): 1390.
筆者

- 成田 美紀(なりた みき)
- 東京通信大学人間福祉学部准教授
- 略歴
- 1996年:青山学院大学大学院理工学研究科博士前期課程修了(修士:理学)、2003年:東京医科歯科大学大学院医歯学総合研究科医歯科学専攻修士課程修了(修士:医科学)、2005年:東京都老人総合研究所(現・東京都健康長寿医療センター研究所)研究員、2011年:東京医科歯科大学大学院医歯学総合医歯科学専攻博士課程単位取得満期退学、2020年:女子栄養大学大学院栄養学研究科にて学位取得(博士:栄養学)、2022年より現職
- 専門分野
- 公衆衛生学、栄養疫学
- 過去の掲載記事
WEB版機関誌「Aging&Health」アンケート
WEB版機関誌「Aging&Health」のよりよい誌面作りのため、ご意見・ご感想・ご要望をお聞かせください。
お手数ではございますが、是非ともご協力いただきますようお願いいたします。
