喘息の治療
公開日:2016年7月25日 11時00分
更新日:2019年8月 6日 09時57分
喘息の治療の目標は?
日本アレルギー学会の「喘息予防・管理ガイドライン」の2015年版1)では気管支喘息の治療の目標を、7つ定めています。
- 健常人と変わらない日常生活が送れること、正常な発育が保たれること
- 正常に近い肺機能を維持すること
- 夜間や早朝の咳や呼吸困難がなく、十分な夜間睡眠が可能なこと
- 喘息発作が起こらないこと
- 喘息死の回避
- 治療薬による副作用がないこと
- 非可逆的な気道リモデリングへの進展を防ぐこと
厚生労働省の人口動態調査によると、グラフ、表に示す通り全年齢における喘息での死亡者数は、ゆるやかながら減少傾向にあります。
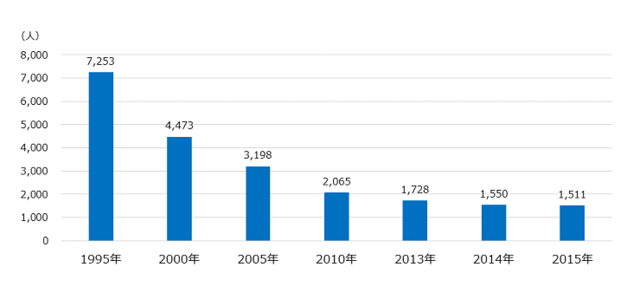
| 喘息による死亡者数(人) | |
|---|---|
| 1995年 | 7,253 |
| 2000年 | 4,473 |
| 2005年 | 3,198 |
| 2010年 | 2,065 |
| 2013年 | 1,728 |
| 2014年 | 1,550 |
| 2015年 | 1,511 |
もう少し細かく、年齢階級別でみてみると、喘息による死亡者のうち、65歳以上の高齢者の割合は増加傾向にあります。厚生労働省の人口動態統計2)によると、日本で喘息による死亡者のうち、8割以上が65歳以上の高齢者です。
喘息の治療方法の実際
喘息には、いくつかの治療法がありますが、いずれの方法でも、長期的な治療が必要になります。喘息の治療でもっとも重要となるのが、発作の予防です。
喘息発作の予防
喘息の予防は、一次予防、二次予防、三次予防に分けて考えることができます。
- 一次予防:喘息発症に関係する危険因子への暴露前に実施すべき予防策
- 二次予防:アレルゲン暴露により感作された後の喘息発症前における発症予防
- 三次予防:喘息発症後に増悪(発作)を予防することで、アレルゲンや発作原因となる因子との接触を回避する
一次予防のうち、小児喘息の場合は、アレルゲンとなる物質への接触を避ける事が必要であり、場合によっては、出産前後での対応が必要となることがあります。ところが成人喘息の場合は、発症因子は様々なものがあり、個人によって何が発症因子となるかが特定できていないことから、今後の研究成果に期待がもたれています。
薬物療法その1 長期に渡って管理が必要な時の薬物
長期管理薬物療法は、喘息発作を予防するための治療方法です。長期管理薬としては、
- 副腎皮質ステロイド薬(吸入、経口)
- 長時間作用性β2刺激薬(吸入・貼付・経口)
- 吸入ステロイド薬 吸入長時間作用性β2刺激薬配合剤
- ロイコトリエン受容体拮抗薬
- テオフィリン徐放製剤
- 抗IgE抗体
- ロイコトリエン受容体拮抗薬以外の抗アレルギー薬
- その他の薬剤、療法(漢方薬、特異的免疫療法、非特異的免疫療法)
などがあります。喘息を発症した原因、病状や重症度などによって、選択される薬物が変わってきます。
成人喘息においては、吸入ステロイド薬が第1選択薬と考えられており、ガイドライン等でも、特に高齢者での第一選択治療薬(最初に使用する薬剤)は、ステロイドの吸入薬となる場合が多くなります。
薬物療法その2 喘息発作時の薬物療法
喘息発作時の薬物療法とは、発作が出現した際に薬物を使用することです。実際に使用する薬物は、発作の程度(強さ)、呼吸困難の状態、意識や動作の障害度、呼吸機能に関連する検査値などによって変わります。
喘息発作(急性増悪)の強度に対応した管理法もありますが、特に「苦しくて横になれない」以上の強い発作が起きたときは、基本的には入院治療が必要となります。発作時の薬物療法を行っても効果がない場合、あるいは手元に薬物が無い場合などは、発作強度が重篤にならないよう、すぐに救急搬送されることが望ましいとされています。
参考文献
- 日本アレルギー学会:喘息予防・管理ガイドライン 2015年版 第1版 協和企画 2015年
